|
|
| |
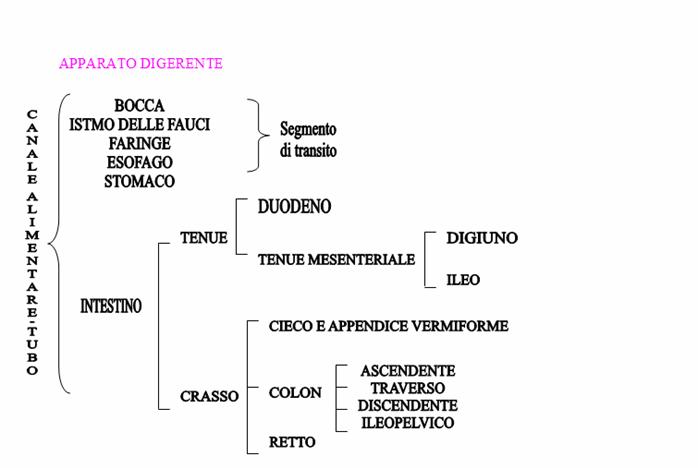
Il tubo digerente ha inizio con la bocca, in cui i cibi vengono sminuzzati e insalivati per accelerarne il trasporto. Posteriormente la bocca si apre nella faringe tramite l'istmo delle fauci; dopodiché vengono l'esofago e lo stomaco. Nello stomaco vengono secreti enzimi digestivi ed è qui che comincia la vera digestione. A livello dell'intestino avviene il riassorbimento, e quindi l'espulsione tramite le feci.
Il pancreas neutralizza gli acidi prodotti dallo stomaco e produce molti enzimi digestivi; il fegato invece secerne la bile, che elimina i cataboliti e solubilizza i lipidi presenti nell'apparato digerente.
BOCCA → vengono introdotti circa 2 litri di alimenti, che uniti a 1,5 litri di saliva danno 3,5 litri.
![]() FARINGE trasporto.
FARINGE trasporto.
ESOFAGO
STOMACO → il chimo raggiunge lo stomaco e si hanno 1,5 litri di secrezioni gastriche.
INTESTINO TENUE → vi arriva il chilo e vengono prodotti 2 litri di secrezioni intestinali.
+ secrezioni pancreatiche → 1 litro.
+ secrezioni del fegato → 100 ml.
A livello dell'intestino tenue vengono riassorbiti 7,5 litri.
VALVOLA ILEOCECALE → prodotti altri 1,5 litri di secreti, ma ne vengono riassorbiti la metà.
L'intestino crasso è colonizzato da batteri che catabolizzano i residui alimentari che non riusciamo ad assorbire.
INTESTINO CRASSO → formazione delle feci costituite da sostanze non assorbite e batteri dell'intestino.
Parete del canale alimentare
Formato da 4 tonache:
. TONACA MUCOSA;
. TONACA SOTTOMUCOSA;
. TONACA MUSCOLARE;
. TONACA AVVENTIZIA.
MUCOSA → riveste la prima parte del canale alimentare: è costituita da un epitelio che poggia su membrana basale e che continua con una lamina propria di tessuto connettivale, e termina con uno strato muscolare, la MUSCOLARIS MUCOSAE.
Varia a seconda del tratto:
- ESOFAGO → è pluristratificato perché il passaggio del bolo lo può far squamare, in questo modo si rigenera.
- STOMACO → diventa monostratificato per permettere le secrezioni e si introflette nello spessore della mucosa per formare ghiandole tubulari.
- INTESTINO TENUE → è monostratificato, ma dovendoci essere riassorbimento, si formano strategie per riassorbire:

. ORLETTO A SPAZZOLA costituito da:
- VILLI INTESTINALI;
- PLICHE INTESTINALI.
- INTESTINO CRASSO →l'epitelio è sempre monostratificato, ma il riassorbimento è più leggero, perciò non sono presenti i villi, ma delle ghiandole che secernono muco che lubrifica le pareti.
SOTTOMUCOSA → costituita da tessuto connettivo lasso in cui decorrono arterie (forniscono la mucosa) e vene (attraverso cui le sostanze assorbite raggiungono il fegato). Vi si trova inoltre, un plesso nervoso (PLESSO DI MEISSNER) che innerva la tonaca muscolare.
MUSCOLARE → fino a 1/3 dell'esofago è formato da tessuto muscolare striato volontario, poi diventa liscio. È costituita da due strati (tra cui si trova un plesso nervoso, il PLESSO DI AUERBACH):
. TONACA INTERNA CIRCOLARE → impasta il chimo;
. TONACA ESTERNA A FASCI LONGITUDINALI → si contrae aritmicamente facendo spostare il contenuto alimentare.
AVVENTIZIA → sottile membrana connettivale che riveste il tubo; poi sostituita dal PERITONEO.
BOCCA
. apertura delimitata dalle labbra;
. costituita da epitelio pluristratificato;
. due arcate dentali delimitano il vestibolo della bocca;
. superiormente è delimitata dal palato duro e poi quello molle, al cui centro si trova l'ugola; il palato molle separa la cavità orale dal RINOFARINGE, formando l'ISTMO DELLE FAUCI.
. il confine con l'OROFARINGE è dato da due archi palatini tra cui si trovano le TONSILLE PALATINE.
. limite inferiore → pavimento muscolare su cui poggia la lingua.
Lingua
La radice posteriore la connette al pavimento
inferiore, la punta è rivolta verso la bocca. Nella radice si trova un organo
linfoide, la TONSILLA LINGUALE, rivestita da mucosa, e a sua volta rivestita da
epitelio pluristratificato.
La lingua è fornita di un gran numero di fibre nervose, sia motorie che sensitive; inoltre è provvista di una muscolatura striata i cui muscoli hanno orientamenti svariati, ma sono tutti innervati dall'IPOGLOSSO che permette movimenti asimmetrici.
La faccia inferiore della lingua è liscia, quella superiore è resa ruvida dalla presenza di PAPILLE, che sono:
- FILIFORMI →le più numerose, permettono il movimento dei cibi;
- FOLIATE → lateralmente;
- FUNGIFORMI → si trovano sparse in mezzo e sono più grandi;
- VALLATE → sulla radice.
Le papille sono delimitate da un solco profondo; nell'epitelio delle foliate, fungiformi e vallate sono presenti delle strutture sferiche, i CALICI GUSTATIVI.
Sul fondo del solco sono presenti delle GHIANDOLE SIEROSE che continuamente producono un siero povero di sodio che impedisce, da un lato, l'assuefazione delle papille, dall'altro dilava il solco asportando le molecole che danno il gusto, perciò i calici sono sempre disponibili per nuovi gusti.
I calici sono cellule sottili che attraversano tutto l'epitelio e sboccano con un PORO GUSTATIVO, che li connette alla cavità boccale e su cui si trovano dei microvilli con dei recettori. Al polo opposto sono presenti terminazioni nervose e cellule staminali. Inoltre tra le cellule sono presenti delle giunzioni serrate, in modo che le sostanze che danno il gusto non si possano diffondere tra una cellula e l'altra.
Le molecole che danno il gusto sono 5:
. ACIDO → ioni H+ (ai lati);
. SALATO → sodio (ai lati);
. DOLCE → glucosio (sulla punta);
. AMARO → sostanze lipofiliche (sulla radice);
. UMAMI → sodio glutammato.
I tipi di recettore che si trovano su queste molecole, e che differiscono per il modo in cui il segnale è trasmesso nella cellula e tradotto in stimolo nervoso, sono 2:
- per acido e salato → canali ionici: sono pompe che fanno entrare nella cellula ioni Na e H. in seguito si ha la liberazione di neurotrasmettitori che raggiungono i neuroni e mandano il segnale al cervello.
- per dolce, amaro e umami → hanno recettori accoppiati a proteine. La traduzione avviene in genere in questo modo: si ha la depolarizzazione della membrana e l'innesco di potenziali d'azione nella cellula gustativa primaria. Nella porzione basale del recettore gustativo, l'aumento di concentrazione di Ca++, indotto dall'apertura dei canali, provoca il rilascio di mediatori chimici e quindi la trasmissione del segnale alle fibre afferenti gustative primarie.
L'innervazione della lingua è a panneggio dei nervi 7°, 9° e 10°.
GHIANDOLE SALIVARI
Si distinguono in:
. INTRAMURARIE → si trovano dappertutto e sono piccole;
. EXTRAMURARIE → sono le tre ghiandole più grandi: SOTTOLINGUALE, PAROTIDE, SOTTOMANDIBOLARE.
Funzioni del secreto prodotto dalle ghiandole:
- masticazione e deglutizioni dei cibi secchi;
- contiene enzimi digestivi;
- sono presenti immunoglobine (IgA) e l'agente antibatterico lisozima.
SOTTOLINGUALE → è una ghiandola mucosa in quanto il suo adenomero è tubulare; si trova sotto alla mucosa del pavimento orale e i suoi dotti confluiscono sotto la lingua, quello principale nel frenulo della lingua. Le sue cellule non sono colorate e contengono vescicole ripiene di muco contenente pochi enzimi.
SOTTOMANDIBOLARE → è una ghiandola mista, in quanto il suo adenomero è alveolare; si trova parzialmente al di fuori della componente muscolare del pavimento orale e il suo unico dotto fuoriesce in prossimità del frenulo. Sono presenti delle cellule mioepiteliali che spremono gli acidi dell'adenomero e in questo modo aumenta la salivazione.
PAROTIDE → è una ghiandola sierosa, in quanto il suo adenomero è acinoso. È dotata di un lungo dotto ed è la più grande. Si trova sotto al padiglione auricolare, in avanti e il suo dotto sbocca di fronte ai premolari superiore. È attraversata dal nervo faciale e produce amilasi, una secrezione che degrada gli zuccheri complessi.
Vascolarizzazione
Molto abbondante nel sottolinguale, nonostante la mucosa sia rivestita da epitelio stratificato (infatti molti farmaci vengono assorbiti da qui).
La produzione di saliva avviene negli acini, dove si forma la saliva primaria e ne consegue il trasporto di sodio e acqua; intanto le cellule producono enzimi digestivi, secreti nel lume degli acini; attraverso un sistema di dotti, avviene poi uno scambio di sodio con potassio e bicarbonati e la secrezione finale della saliva.
Innervazione
La secrezione è regolata da fibre parasimpatiche e ortosimpatiche:
. PARASIMPATICO →induce secrezione (annusare un odore invitante → acquolina in bocca);
. ORTOSIMPATICO → inibisce secrezione ( condizioni di stress).
Le ghiandole salivari svolgono un'importante funzione immunologia in quanto sono presenti plasmacellule che sono linfociti B, e penetrano nella lamina propria di adenomeri e dotti.
ISTMO DELLE FAUCI
È un canale di passaggio, limitato lateralmente da due archi fra cui si trova la fossa palatina, all'interno della quale si trovano le TONSILLE PALATINE, che insieme alla TONSILLA LINGUALE e FARINGEA, formano un insieme di tessuto linfoide chiamato ANELLO DEL WALDEYER.
Questi organi linfoidi hanno il compito di difendere le mucose da virus, batteri ecc, e qui si concentrano linfociti B, e PLASMACELLULE che producono immunoglobine di tipo A.
- FARINGEA → nella volta della rinofaringe;
- PALATINE → nelle pareti laterali dell'istmo delle fauci;
- LINGUALE → composta dal tessuto linfoide della mucosa della radice della lingua.
In una tonsilla sana, la superficie è punteggiata da cripte (scavi), rivestite da tessuto linfoide, che contiene follicoli linfoidi, la sede della proliferazione dei linfociti B. le tonsille sono rivestite da epitelio pluristratificato e per fare in modo che i batteri si trattengano sulla superficie, ci sono le cripte, che da un lato trattengono, dall'altro sono sede di tonsilliti batteriche che possono diventare pericolose se si ha la colonizzazione di specifici batteri, come lo streptococco.
Da un follicolo primario, nel giro di pochi giorni dal contatto con l'antigene, si origina un follicolo secondario; il follicolo è costituito da:
. centro germinativo → in cui si suddividono i linfociti B;
. mantello → costituito da linfociti B vergini.
A questo punto:
- si forma una nuova popolazione di linfociti B nel centro germinativo;
- i linfociti sono costituiti da un ampio repertorio di cellule, ognuna con un recettore diverso, ma solo quello con il recettore per quell'antigene migra nei follicoli e prolifera (risposta primaria);
- i linfociti B si trasformano in plasmacellule e producono anticorpi in modo da combattere l'infezione (dopo giorni);
- a un contatto successivo le cellule memoria riconoscono l'antigene e in poche ore producono plasmacellule che producono abbondanti anticorpi (risposta secondaria).
Queste plasmacellule hanno abbandonato gli organi linfoide e sono andate nella lamina propria delle ghiandole salivari, mammarie, intestinali. Producono quindi l'anticorpo, che viene prodotto dalla parte sbagliata, viene catturato da un recettore e attraverso transcitosi viene secreto nel lume, andando così a rivestire le prime vie aeree e digestive.
FARINGE
È un organo cavo e stabilisce la via di comunicazione sia con la laringe che con l'esofago. Si distinguono 3 segmenti:
. RINOFARINGE → superiore;
. OROFARINGE → medio;
. LARINGOFARINGE → inferiore.
Sono presenti due valvole che occludono le vie aeree:
- palato molle;
- epiglottide.
RINOFARINGE →comunica con le cavità nasali; qui sbocca la tuba di Eustachio (o tuba uditiva) che consente la ventilazione del timpano, in modo che durante deglutizione e sbadiglio la cartilagine delle tube si sollevi, rendendo possibile un equilibrio presso rio fra timpano e ambiente esterno. Il raffreddore può bloccare questo meccanismo, causando disturbi uditivi. Qui si trova anche la tonsilla faringea.
OROFARINGE → comunica con la cavità orale ed è rivestito da epitelio pluristratificato; fra rinofaringe e orofaringe si trova il palato molle, una valvola che si solleva durante la deglutizione, in modo che il rinofaringe, attraverso cui passa l'aria, venga chiuso contro l'orofaringe in cui passa il bolo.
LARINGOFARINGE → la porzione posteriore della lingua entra in rapporto con l'epiglottide, una valvola che tranne che nel caso della deglutizione, rimane sollevata.
ESOFAGO
È un tubo di 25 cm che si estende dalla faringe, attraversando il mediastino posteriore e quindi il diaframma, per poi aprirsi nello stomaco. Qui non avvengono processi digestivi.
All'altezza del collo, l'esofago è stretto fra la trachea e la colonna vertebrale, e se non vi è passaggio del bolo, la sua faccia anteriore e posteriore sono in contatto; nel mediastino l'esofago si allontana dalla colonna mettendosi in contatto con il cuore e viene contornato dall'aorta ascendente.
L'esofago presenta 3 restringimenti:
. primo → all'inizio dell'esofago: in questo tratto è presente tessuto connettivale che permette all'esofago di dilatarsi fino a 1,5 cm.
. secondo → al centro, tra colonna e trachea.
. terzo → a livello dell'orifizio esofageo del diaframma, dove la muscolatura diaframmatici si avvolge nella curvatura iatale. Il passaggio nella cavità addominale avviene attraverso un foro nel diaframma quindi.
Il diaframma è un muscolo che presenta un centro tendineo in estensibile e perifericamente fibre muscolari striate; nel diaframma sono presenti tre forami per il passaggio di vena cava, esofago, aorta.
Durante la contrazione si ha l'accorciamento delle fibre muscolari periferiche e questo induce l'abbassamento della regione tendinea centrale e l'ampliamento della cavità toracica.
L'esofago è organizzato in 4 tonache:
- mucosa → epitelio pluristratificato;
- sottomucosa → con ghiandole tubulari che lubrificano il lume dell'esofago;
- muscolare → striata prima e liscia dopo;
- avventizia → non ancora peritoneo.
STOMACO
È un organo situato nella cavità addominale e delimitato
da due orifizi: CARDIAS e PILORO. È costituito da una faccia anteriore e una
posteriore e in base alla sua conformazione si distinguono la piccola curvatura
e la grande curvatura.
È un organo intraperitoneale, quindi completamente rivestito da peritoneo, eccezion fatta per i vasi e i nervi in entrata e in uscita, e il fondo.
Il peritoneo è una sierosa ripiegata tante volte che avvolge gli organi intraperitoneali (stomaco, intestino, fegato e milza); a seconda della sua posizione può essere:
. PERITONEO PARIETALE → strato più esterno che riveste la superficie interna delle pareti della cavità addomino-pelvica.
. PERITONEO VISCERALE → strato più interno che riveste la maggior parte dei visceri della cavità addominale.
A livello della piccola curvatura, il peritoneo forma il PICCOLO OMENTO: due foglietti si accollano e vanno poi a rivestire piccola curvatura e fegato.
A livello della grande curvatura due foglietti si accollano e formano il GRANDE OMENTO, per poi scendere, inglobare gli intestini, risalire e inglobare il colon traverso.
Tra questi due foglietti sono presenti dei dotti, inoltre, poiché il peritoneo ricopre quasi completamente fegato, stomaco e milza, tra stomaco e pancreas si forma una struttura chiusa (borsa omentale), che permette agli organi di muoversi. La borsa omentale (o piccola cavità peritoneale) è collegata alla grande cavità peritoneale tramite il FORAME DI WISLOW.
CARDIAS → valvola posta tra esofago e stomaco che impedisce il reflusso dei succhi gastrici nell'esofago. La muscolatura circolare si fonde con quella a fasci longitudinali, in modo da rinforzarla e impedire il rigurgito.
Struttura e funzione
MUCOSA → lo spessore della parete gastrica varia, per potersi adattare alle diverse fasi di riempimento. La superficie interna si solleva in pliche, dovute allo scorrimento della mucosa sulla sottomucosa, che hanno diverse funzioni:
. trasportano velocemente i liquidi all'intestino;
. consentono allo stomaco di dilatarsi.
In esse si trovano le AREOLE GASTRICHE, al cui interno si trovano le FOSSETTE GASTRICHE, delimitate dai rilievi della mucosa (CRESTE).
Nei fondi delle fossette si trovano le ghiandole gastriche.
La funzione principale dello stomaco è rappresentata dalla digestione; qui vengono secreti i succhi gastrici, a pH molto acido (pH=2), e contengono acido cloridrico (HCl) e pepsina, che è un enzima protolitico. L'epitelio pluristratificato lascia di colpo spazio a quello monostratificato, per permettergli di secernere i succhi gastrici.
Lo stomaco in confronto all'esofago è molto più vascolarizzato, perché deve secernere.
SOTTOMUCOSA → costituita da tessuto connettivo lasso, ricco di vasi e terminazioni nervose del plesso di Meissner. Fa scorrere la mucosa formando pliche.
TONACA MUSCOLARE → si aggiunge uno strato obliquo; la muscolatura liscia si contrae, mescolando gli alimenti e permettendo il passaggio del chimo.
Come si protegge lo stomaco
L'epitelio dello stomaco si introflette nelle fossette gastriche; queste fossette sono costituite da cellule di diverso tipo: quelle più superficiali sono specializzate nella produzione di un muco basico, che riveste tutto il lume dello stomaco, impedendo ai succhi gastrici di aggredirlo.
Le cellule mucose, a mano a mano che si scende, vengono sostituite da:
. cellule principali;
. cellule parietali;
. cellule ad attività endocrina;
. cellule staminali.
PRINCIPALI → sono costituite da un polo basale e un polo apicale, reticolo endoplasmatico rugoso, vescicole contenenti enzimi allo stato inattivo, il PEPSINOGENO; il pH acido dello stomaco, scinderà poi i pepsinogeni in enzimi attivi, la PEPSINA; la secrezione di pepsinogeno è mediata da molte sostanze (es. acetilcolina).
PARIETALI → costituite da un polo basale e un polo apicale, in cui spicca un capillare di secrezione, che aumenta dimensioni quando la cellula è attiva. Queste cellule secernono acido cloridrico e fattore intrinseco, una proteina necessaria per legare la vitamina B12, consentendo quindi l'assorbimento nell'intestino tenue.
Al polo basale sono presenti tre recettori attivatori (per acetilcolina, istamina, gastrina), che stimolano la produzione di HCl, e uno inibitorio (per la somatostamina).
Nella cellula si trova CO2 (portata dal torrente circolatorio) e H2O. Questi due reagenti vengono convertiti in H2CO3 (acido carbonico), grazie a un enzima. L'H2CO3 si scinde immediatamente in H+ e HCO3- (ione bicarbonato), e quest ultimo viene spinto fuori dalla cellula; nella cellula si trova anche il cloruro di idrogeno, che si dissocia e va a formare l'acido cloridrico nel capillare, da cui poi viene liberato, ma grazie al muco, non potrà attaccare lo stomaco. Insieme al muco viene secreto anche bicarbonato.
L'acetilcolina viene liberata dal plesso di Meissner o dal nervo vago.
AD ATTIVITÀ ENDOCRINA → hanno origine nelle creste neurali e hanno funzione ormonale; gli ormoni prodotti agiscono a livello paracrino, cioè sono secreti e poi utilizzati da cellule vicine. Queste cellule sono tante: una produce la gastrina, che stimola la secrezione di HCl, altre istamina e altre somatostamina, con effetto opposto.
Ulcera gastrica
Provocata da un batterio che colonizza le cellule della mucosa, creando un ambiente a sé favorevole. A questo punto, l'epitelio non è più rivestito dal muco e si ha erosione; se l'erosione raggiunge anche i vasi si può andare incontro a emorragie; per far fronte a ciò le cellule staminali proliferano, creando rischio di tumore.
INTESTINO TENUE
Lungo circa 2 metri (da 3 a 6 se rilasciato), si divide in:
- DUODENO;
- TENUE MESENTERIALE (DIGIUNO e ILEO).
DUODENO → inizia dal piloro e si porta a destra formando un C. è distinto in 4 porzioni:
![]() . orizzontale
in questo tratto è contenuto il pancreas, dietro si trova il rene di
destra
. orizzontale
in questo tratto è contenuto il pancreas, dietro si trova il rene di
destra
. discendente e sopra il fegato.
. inferiore orizzontale
. ascendente → si continua con il digiuno tramite la fessura duodeno-digiunale.
Il duodeno è interamente coperto da peritoneo parietale solo sulla sua faccia anteriore e si trova addossato alla parete posteriore dell'addome.
Nel duodeno avviene un tamponamento dell'attività gastrica, in quanto le secrezioni del pancreas riportano il pH alla normalità, e la pepsina perde il suo potere.
Nella sua porzione discendente sboccano i dotti escretori di pancreas e fegato, che si aprono in una camera comune, accolta dallo spessore della papilla del VATER (fater). In questo modo, i succhi pancreatici che contengono bicarbonato, eliminano l'azione degli acidi, e il chilo può essere quindi riassorbito. Fegato e pancreas secernono continuamente, ma i loro succhi non vengono mandati al duodeno in continuazione, ma solo nel momento in cui arriva il chimo; questo è regolato da un meccanismo: a livello della papilla di Vater si trova una formazione muscolare liscia, che si rilascia solo al momento opportuno, in quanto è presente un ormone collegato al rilasciamento del piloro.
L'ultima parte del duodeno si porta avanti formando una piega e il peritoneo diventa viscerale, ricoprendo interamente il tenue mesenteriale.
TENUE MESENTERIALE → inizia con il digiuno e termina con l'ileo, e si mette in comunicazione col crasso tramite la valvola ileocecale. È interamente avvolto da peritoneo ed è provvisto di un doppio foglietto, che prende il nome di MESO (mesentere) e lo unisce al peritoneo parietale.
Struttura
Non ci sono sostanziali differenze fra duodeno, digiuno e ileo; sono costituiti dalle 4 tonache tipiche, ma siccome deve esserci un grande riassorbimento, sono presenti dei meccanismi per aumentare la superficie assorbente:
. la mucosa appare sollevata in pieghe circolari dovute allo scorrimento della mucosa sulla sottomucosa;
. la mucosa appare vellutata, in quanto dalle pieghe si sollevano VILLI INTESTINALI, che si proiettano nel lume;
. alla radice del villo si aprono introflessioni (GHIANDOLE DEL GALEAZZI), che superano la muscolaris mucosae e producono enzimi protettivi; vi sono anche le cellule di PANETH che secernono una proteina antibatterica, il lisozima (oreletto a spazzola).
VILLI → Costituiti da epitelio stratificato semplice, che poggia su membrana basale, la quale si continua con una lamina propria costituita da un capillare, un'arteriola e una venula.
ASSORBIMENTO DEL VILLO → i villi hanno una struttura che permette l'immediata immissione nel circolo sanguigno e linfatico, dei nutrienti assorbiti. Tutte le sostanze idrofile (vitamine, glucosio, sali.) passano direttamente nei vasi sanguigni, raggiungono la vena porta e quindi il fegato.
[VASO PORTALE → vaso venoso compreso fra due letti di capillari]
Nell'asse del villo c'è anche un vaso linfatico, in cui passano acidi grassi, alcune vitamine, glicerolo, insolubili in acqua, che solo successivamente vengono immessi nel sangue.
Il vaso linfatico ha due funzioni:
. ci deve essere ricognizione pulitaria;
. sono tributari delle cisterne del chilo.
Tutto ciò che è presente nell'intestino viene riconosciuto da IgA specifiche.
GLICOCALICE →è una struttura ramificata che si trova sull'orletto a spazzola, costituita prevalentemente da glicoproteine, che protegge le cellule dal pH acido; inoltre contiene enzimi e per questo motivo, la digestione viene completata qui, poco prima del riassorbimento.
Nella sottomucosa si trova il plesso di Meissner, importante per le secrezioni, mentre la tonaca muscolare è costituita da uno strato circolare interno e uno strato esterno a fasci longitudinali, tra cui si trova il plesso di Auerbach.
Tra lo strato mucoso e sottomucoso si trovano le ghiandole di Brunner, che secernono muco basico, impedendo l'erosione.
In tutto l'apparato digerente sono presenti organi linfoidi secondari; a livello della mucosa dell'ileo ci sono follicoli linfoidi che a volte si aggregano formando organuli linfoidi particolari: le placche di Peyer.
[organi linfoidi:
.PRIMARI → timo e midollo osseo;
. SECONDARI → linfonodi, milza, tessuto linfatico della mucosa]
Le placche di Peyer presentano una cupola, al di sotto della quale si trova tessuto linfoide, in alto il lume intestinale e il confine è dato dall'epitelio, che presenta cellule con capacità di transcitosi, le quali prelevano virus e batteri dal lume, trasportandoli al polo basale, dove si trova una tasca contenente macrofagi e linfociti; queste cellule mutano e una parte diventa plasmacellule, l'altra cellule memoria. Le plasmacellule producono IgA che vanno nella lamina propria della mucosa, ma trovandosi dalla parte sbagliata, questi anticorpi sono prelevati da un recettore e trasportati al polo apicale, impedendo che le sostanze nocive si leghino alle cellule epiteliali della mucosa.
INTESTINO CRASSO
Tubo di 2 metri con diametro iniziale di 10 cm e 7 cm alla fine. Dal momento che qui il riassorbimento è minore, non ci sono meccanismi per aumentare la superficie, come nel tenue. L'intestino crasso circonda il tenue su tre lati, e ne è collegato tramite la valvola ileocecale, la quale impedisce il reflusso del contenuto del crasso verso il tenue.
È costituito da tre porzioni: CIECO, COLON, RETTO.
. CIECO → si trova sotto la valvola ileocecale, e gli è annessa l'APPENDICE VERMIFORME, un organo linfoide secondario. Appendice e cieco sono rivestiti interamente da peritoneo.
. COLON → è il segmento principale, suddiviso in 3 porzioni:
- colon ASCENDENTE → dalla valvola ileocecale verso l'alto (FLESSURA DESTRA → sotto
al fegato;
- colon TRASVERSO → sopra duodeno e pancreas (FLESSURA SINISTRA);
- colon DISCENDENTE.
A livello della flessura sinistra c'è il passaggio dell'irrorazione fornita dall'arteria mesenterica superiore e inferiore.
Al termine del colon l'intestino si piega a sigma (S) continuando nel retto. Il colon è rivestito da peritoneo solo lateralmente.
. RETTO → si trova dopo il sigma; la sua parte superiore (ampolla rettale), è in grado di dilatarsi notevolmente per contenere materiali fecali; l'ampolla prosegue poi nel canale anale.
La muscolatura del retto è molto potenziata; non c'è peritoneo.
L'intestino crasso si introflette in grandi tasche, che sono rigonfiamenti interposti fra pliche intestinali circolari. All'esterno è costituito da tre nastri (TENIE) di tessuto muscolare che convergono nel fondo del cieco e scompaiono a livello del retto.
Struttura
Anch' esso costituito da 4 tonache:
- SIEROSA/AVVENTIZIA;
- TONACA MUSCOLARE → strato circolare interno e strato longitudinale esterno, però a livello del crasso è presente solo nelle tre tenie;
- SOTTOMUCOSA → presenti anche qui IgA e pliche, anche se più rade;
- MUCOSA → non ci sono più i villi, ma solo ghiandole tubulari semplici, importanti per il riassorbimento. L'epitelio si introflette nelle ghiandole tubulari, formando le cellule caliciformi mucipare, che producono muco, importante lubrificante in quanto è presente contenuto semisolido.
CELLULE STAMINALI → presenti anche nel tenue; possono essere causa di tumori se venisse meno il meccanismo apoptotico. I tumori sono più frequenti a livello del crasso che del tenue.
Appendice
Ricca di tessuto linfoide, garantisce una prima linea di difesa immunitaria contro patogeni presenti nel lume intestinale; progressivamente va incontro a decadimento. Se sorgono infiammazioni dovute all'inserimento di batteri si giunge all'appendicite. Nel caso in cui i batteri attraversino la mucosa si può andare incontro a peritoniti.
PANCREAS
È una grossa ghiandola retroperitoneale situata nella cavità addominale, ed è a secrezione interna (endocrina) o esterna(esocrina).
Forma e posizione
Ha forma allungata con l'estremità destra (testa) più voluminosa di quella sinistra (coda); la parte intermedia è il corpo del pancreas. Ha consistenza friabile e colorito roseo, o grigiastro quando è in fase di intensa attività secretiva.
La testa si trova nella concavità dell'ansa duodenale e presenta un prolungamento detto PROCESSO UNCINATO.
Il corpo si estende orizzontalmente dalla colonna vertebrale alla milza, ed è separato dalla testa da una parte ristretta (ISTMO).
La coda si trova in rapporto con la milza.
Testa e corpo hanno
un ruolo in funzioni esocrine, mentre la coda è preposta per lo più a quella
endocrina.
Struttura
Ha una struttura acinosa composta, molto simile a
quella delle ghiandole salivari, ne differisce per la presenza delle isole di
Langerhans, che producono insulina e glucagone. È rivestito da tessuto
connettivo caratterizzato dalla presenza di lobuli, suddivisi a loro volta in
acini; ogni acino poggia su membrana basale, su cui sono presenti le ghiandole
secernenti.
Ciascun acino è provvisto di un piccolo canale escretore e tutti insieme sboccano in canali sempre maggiori, fino a arrivare al condotto di Wirsung e di Cantorini, che costituiscono l'apparato escretore della ghiandola. Questo dotto trasporta il secreto verso il tratto discendente del duodeno, dove sbocca nella papilla di Vater maggiore e minore.
La componente endocrina è rappresentata da circa 1 milione di isole di Langerhans ed è ben marcata rispetto alla componente esocrina.
Funzione
Il pancreas produce moltissimi enzimi che intervengono nella digestione di carboidrati, grassi, proteine, acidi nucleici. Questi enzimi sono prodotti dalle cellule sierose degli acini e poi riversati nei dotti escretori, le cui cellule producono bicarbonato e acqua. Gli enzimi prodotti sono inattivi (proenzimi) e si attivano solo una volta raggiunto il duodeno.
Questo meccanismo protegge l'organo dall'autodigestione: se gli enzimi digestivi venissero attivati nel pancreas, l'organo si autodistruggerebbe.
Per scindere il proenzima tripsinogeno in enzima tripsina, è necessario un enzima della parete del duodeno (enterochinasi); attivandosi, la tripsina attiva altri enzimi.
Gli enzimi pancreatici possono agire nel duodeno solo quando il pH è neutro; a tale scopo il pancreas produce molto bicarbonato, che rende neuro l'ambiente acido del duodeno.
Funzione esocrina
Produrre succo pancreatico (costituito da enzimi proteolitici [tripsina, chimotripsina], gliocolitici [amilasi], lipolitici [lipasi], acidi nucleici).
È costituita da tre fasi:
. FASE CEFALICA → tramite il nervo vago si stimola il pancreas a produrre secreto ricco di enzimi;
. FASE GASTRICA → la gastrina (ormone prodotto dallo stomaco) induce il rilascio di enzimi digestivi; mentre nella fase cefalica non è ancora certo che il pancreas debba entrare in funzione, con la gastrina è sicuro il rilascio di enzimi.
. FASE INTESTINALE → regolata da due ormoni:
- SECRETINA → immessa dalle ghiandole duodenali nel circolo sanguigno quando il pH duodenale diminuisce. Essa:
. induce la produzione di un secreto ricco di bicarbonato;
. inibisce la produzione di acidi gastrici;
. rallenta il passaggio del chimo dallo stomaco al duodeno.
- COLECISTOCHININA → viene ceduta dalla mucosa dell'intestino tenue e riversata nel sangue della vena porta, da dove andrà nel grande circolo. Essa:
. provoca lo svuotamento della cistifellea;
. stimola la produzione di enzimi pancreatici.
Funzione endocrina
Le cellule di Langerhans sono costituite da tre tipi di cellule:
. CELLULE → 20% se nel sangue capillare di un'isola, diminuisce il tasso glicemico, queste cellule producono un ormone, il glucagone, che induce la demolizione di glicogeno (polisaccaride costituito da glucosio), aumentando la produzione di glucosio.
. CELLULE → 70% producono insulina che riduce il tasso glicemico nel sangue, favorendo l'ingresso del glucosio proveniente dal sangue nelle cellule e la sintesi di grassi e glicogeno a partire dal glucosio.
. CELLULE → 10% producono somatostamina che blocca la secrezione dell'ormone della crescita (effetto a lungo termine). Inoltre innalza il tasso glicemico nel sangue, inibisce la motilità del canale gastroenterico e della cistifellea e le funzioni secretive dello stomaco e del pancreas (effetto a breve termine). Infine ha un'azione inibitoria sulla produzione di insulina e glucagone.
Vascolarizzazione
Arterie: provengono dall'arteria epatica, alienale e mesenterica superiore.
Vene: tributarie della vena porta.
Vasi linfatici: tributari dei linfonodi pancreatico-duodenali, dell'arteria lienale e mesenterica e quelli dell'ilo della milza.
Nervi: derivano dal plesso celiaco.
FEGATO
Il fegato con i suoi 1,5 kg è l'organo più voluminoso del corpo umano; è di origine entodermica con funzioni di detossificazione dei cataboliti e produzione della bile.
Sede e anatomia
Si estende per tutta la regione superiore destra della cavità addominale e occupa anche una piccola parte a sinistra in direzione della milza. Presenta due facce:
. DIAFRAMMATICA → (anteroposteriore): convessa e liscia;
. VISCERALE → (posteroinferiore): concava.
Il fegato presenta 4 lobi:
![]() - LOBO DESTRO → più grosso FACCIA
- LOBO DESTRO → più grosso FACCIA
- LOBO SINISTRO → più piccolo DIAFRAMMATICA
![]() - LOBO QUADRATO → fra cistifellea e legamento rotondo (che è
- LOBO QUADRATO → fra cistifellea e legamento rotondo (che è
un residuo della vena ombelicale che nel
feto porta il sangue ossigenato da placenta FACCIA
a vena cava inferiore e nell'adulto è tessuto VISCERALE
cicatriziale)
- LOBO CAUDATO → in rapporto con la vena cava inferiore
fegato rivestito quasi interamente da peritoneo tranne che in una zona posteriore adesente el diaframma.
Vascolarizzazione
Il sangue raggiunge il fegato attraverso due correnti di flusso:
. ARTERIA EPATICA;
. VENA PORTA;
e lo lascia attraverso le vene epatiche che confluiscono nella vena cava inferiore. L'arteria epatica e la vena porta penetrano nel fegato in corrispondenza dell'ilo ele vene epatiche si aprono nella vena cava inferiore a livello della faccia posteriore dell'organo.
ARTERIA EPATICA → nasce dall'arteria epatica comune, che a sua volta origina dal tronco celiaco (1° ramo dell'aorta addominale); all'altezza dell'ilo si divide in un ramo destro e un ramo sinistro e poi si divide ulteriormente, portando sangue ossigenato al parenchima epatico.
VENA PORTA → nasce dalle vene mesenteriche superiore e inferiore e la vena alienale; a livello dell'ilo si divide in ramo destro e ramo sinistro e va incontro a ulteriori ramificazioni, le quali raggiungono poi la vena centrolobulare che percorre tutto l'asse del tubulo terminando con la formazione delle vene epatiche, che portano sangue dal fegato a una vena cava inferiore. La vena porta raccoglie sangue venoso da tubo gastroenterico, milza e pancreas, e lo porta al fegato senza prima passare per il grande circolo. In tal modo agisce come filtro.
VENE EPATICHE → attraverso la vena cava inferiore portano il sangue dal fegato al cuore; esse sboccano nella zona della vena cava inferiore e contengono prodotti del metabolismo epatico che possono essere riutilizzati o eliminati dai reni.
Struttura
Il fegato è ricoperto da uno strato di tessuto connettivo (capsula di Glisson), in cui decorrono i vasi, che ramificandosi raggiungono le più piccole unità costitutive del fegato, i LOBULI EPATICI.
Questi lobuli hanno forma a prisma esagonale e il loro asse è dato dalla vena centrolobulare, connessa alle vene epatiche tramite le vene sottolobulari.
Ogni lobulo è formato da lamine cellulari costituite da EPATOCITI; tra le lamine si delimitano spazi vascolari, i SINUSOIDI, nei quali il sangue scorre dalla periferia dei lobuli verso la vena centrale.
La zona in cui tre o più lobuli vengono a contatto assume aspetto stellato e viene detta SPAZIO PORTALE, in cui scorrono le diramazioni di vena porta, arteria epatica e condotto biliare.
EPATOCITI → cellule epiteliali che non poggiano su una vera e propria membrana basale, ma ci sono fibre reticolari che tengono in ordine le cellule, per permettere gli scambi. Gli epatociti secernono la bile attraverso i capillari biliari, in cui la bile scorre in modo centrifugo e raggiunge poi i canicoli biliari presenti negli spazi portali.
Le facce degli epatociti sono a contatto tra loro e da un lato delimitano i capillari biliari (POLI BILIARI), dall'altro prospettano verso le pareti sinusoidali.
Gli epatociti presentano delle docciature che delimitano mezzo capillare; l'altro mezzo si trova nella docciatura dell'epatocita adiacente e sono uniti da giunzioni serrate, con lo scopo di impedire alla bile di uscire (bile = tossica).
Nel citoplasma degli epatociti gli organuli sono disposti secondo le loro funzioni:
. lisosomi, Golgi → funzioni secretive: in prossimità del polo biliare;
. reticolo endoplasmatico liscio → metabolismo dei lipidi, detossificazione di alcuni farmaci;
. reticolo endoplasmatico rugoso → produzione proteine plasmatiche (albumina, fibrinogeno).
SINUSOIDI → hanno endotelio fenestrato; ricevono sangue sia dalla vena porta che dall'arteria epatica, che vi decorre in modo centripeto: in questo modo gli epatociti acquisiscono dal sange sia sostanze nutritizie, che di scarto, che vengono così scomposte.
I sinusoidi sono costituiti da due tipi di cellule:
- CELLULE ENDOTELIALI → caratterizzate dalla rara presenza di macrofagi;
- CELLULE STELLATE DI KUPFFER → così chiamate per la presenza di sottili prolungamenti; sono dotate di un'intensa attività fagocitaria, infatti fagocitano i globuli rossi che non sono stati distrutti dalla milza; da questi globuli rossi sembra che prelevino un pigmento, la BILIRUBINA, per passarlo poi agli epatociti per produrre la bile.
Grazie alle fenestrature sulla loro parete, il sangue può entrare direttamente in contatto con gli eritrociti. La membrana basale dei sinusoidi e la superficie degli epatociti sono separati dallo spazio di DISSE.
Induzione epatica
A livello degli epatociti avviene il metabolismo degli zuccheri, e il glucosio tende a polimerizzare in glicogeno, rappresentando una riserva energetica.
CISTIFELLEA
È un serbatoio di 10 cm con un rivestimento mucoso sottile sollevato in pieghe per permettere di aumentare la superficie. Il collo della cistifellea si trovapresso il dotto epatico, mentre corpo e fondo raggiungono il margine anteriore del fegato.
Il dotto cistico collega la cistifellea al dotto epatico e coledoco; per consentire un flusso discendente, il coledoco ha una parete muscolare ben sviluppata e negli intervalli tra i pasti è chiuso da uno sfintere, che quando si apre permette alla bile di raggiungere il duodeno.
Struttura
- Mucosa con epitelio su membrana basale che poggia su lamina propria;
- muscolatura liscia che permette la spremitura per riversare i Sali biliari nel duodeno.
Funzione
Immagazzinare, negli intervalli tra i pasti, la bile prodotta dal fegato → la bile deve essere concentrata per starci tutta: trasferimento di 9/10 di NaCl e acqua dal lume della cistifellea al sangue; restano così i composti organici (sali biliari, colesterolo, lecitina).
Questi composti organici devono mantenersi in equilibrio; se la concentrazione di colesterolo supera le altre, ilk colesterolo precipita e si forma un CALCOLO BILIARE, che se si incastra nel coledoco, la muscolatura si contrae al massimo, provocando un dolore intenso. I calcoli possono regredire spontaneamente o sciogliersi.
|
Privacy |
Articolo informazione
Commentare questo articolo:Non sei registratoDevi essere registrato per commentare ISCRIVITI |
Copiare il codice nella pagina web del tuo sito. |
Copyright InfTub.com 2025