|
|
| |
PROCESSO DI NURSING E DIAGNOSI INFERMIERISTICHE
Il nursing è definito come la diagnosi ed il trattamento delle reazioni umane a problemi potenziali o in atto. Compito del nursing è la gestione delle complicanze di determinati trattamenti medici e la responsabilità delle diagnosi infermieristiche. Si dà risalto alla reazione del paziente ai propri problemi di salute.
Il processo di nursing è, invece, una serie di fasi pianificate che si avvale del problem solving per fornire un'assistenza personalizzata e centrata sulla persona. E' un procedimento ciclico, che fa riferimento a metodi scientifici. Le fasi del processo di nursing sono:
raccolta ed analisi dei dati;
diagnosi infermieristiche; 242f59c
pianificazione;
attuazione;
valutazione finale.
Degli standard di riferimento, suggeriscono di raccogliere dati ed informazioni in modo continuo e di registrarli opportunamente. Il piano di assistenza elaborato deve includere gli obiettivi che derivano dalle diagnosi infermieristiche. Chiaramente il piano di assistenza deve comprendere le priorità degli interventi necessari a raggiungere determinati obiettivi. L'utente stesso deve essere coinvolto nella sua promozione della salute, e collaborare con l'equipe sanitaria. E' stato dimostrato che quando gli utenti partecipano attivamente al processo di nursing, vengono raggiunti più facilmente gli obiettivi.
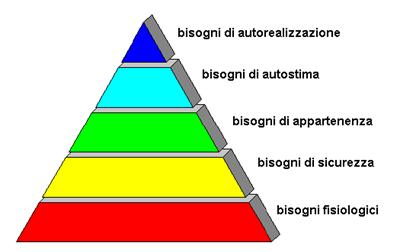
La raccolta dati si avvale dell'osservazione, dell'intervista e dell'esame obiettivo. In questa fase si può fare riferimento alla classificazione dei bisogni di Maslow, secondo cui tutti gli uomini hanno in comune un ordine gerarchico dei bisogni fondamentali da soddisfare. Questa scala di bisogni è suddivisa in cinque livelli, dai più elementari (necessari alla sopravvivenza) ai più complessi (sociali):
1. Bisogni fisiologici (temperatura corporea alta, dispnea, diarrea ...).
2. Bisogni di sicurezza e protezione (dormire con la luce ...).
3. Bisogni di appartenenza (aver preso la moglie ...).
4. Bisogni di autostima (aver perso la fiducia in se stessi).
5. Bisogni di autorealizzazione (avere come impegno quello di crescere i propri figli).
Un'altra scala di rilevamento dei bisogni è elaborata da Virginia Henderson, suddivisa in quattordici livelli:
Respirare normalmente.
Mangiare e bere in modo adeguato.
Eliminare i rifiuti del corpo.
Muoversi e mantenere una posizione desiderata.
Dormire e riposare.
Scegliere il vestiario adeguato; vestirsi e svestirsi.
Mantenere la temperatura corporea a un livello normale, scegliendo il vestiario adeguato e modificando l'ambiente.
Tenere il corpo pulito, i capelli, la barba e i vestiti ben sistemati e proteggere il tegumento.
Evitare i pericoli derivati dall'ambiente ed evitare di ferire altri.
Comunicare con gli altri esprimendo emozioni, bisogni, paure o opinioni.
Seguire la propria fede.
Lavorare in modo da rendersi conto di un certo risultato.
Giocare o partecipare a varie forme di ricreazione.
Imparare, scoprire o soddisfare la curiosità che porta a un normale sviluppo e alla salute e usare tutti i mezzi disponibili per la salute.
Per la raccolta dati, l'osservazione produce dati oggettivi. Questa modalità può essere attuata in qualsiasi momento, a patto che l'infermiere è un buon osservatore e non arrivi a conclusioni o interpretazioni premature. I dati soggettivi sono quelli riferiti direttamente dall'utente e dalla famiglia. Altre informazioni utili sono ricavate dalle precedenti cartelle cliniche, da riviste professionali e testi specializzati. Stato della cute, colorito, temperatura corporea, difficoltà nella respirazione, e quant'altro, sono da tenere in considerazione in questa prima fase del processo di nursing.
Nell'intervista è importante saper fare domande ed ascoltare. Le domande devono essere poste in modo da avere una risposta più esauriente possibile, per completare il quadro dello stato di salute in modo esauriente.
Con l'esame obiettivo di raccolgono ulteriori dati oggettivi. In questo caso si deve garantire una buona privacy dell'utente, eliminando ogni forma di interferenza con l'ambiente esterno. Generalmente si utilizza l'approccio cefalocaudale, salvo poi esaminare per prima cosa ciò che in quel momento merita la priorità assoluta, come può essere una ferita sanguinante o un drenaggi da medicare. Si ricorre all'auscultazione mediante stetoscopio, per ascoltare i suoni provenienti da intestini, cuore e polmoni. Con la palpazione si ricavano informazioni sulla consistenza di organi, la loro posizione, contrazione addominale e presenza di dolore. Inoltre, la percussione consente di intuire la presenza di gas intestinale se si percepisce un suono come un tamburo.
Dai dati raccolti si giunge alla diagnosi infermieristica. E' un processo di analisi dei dati ed identificazione dei problemi a cui si ricorre per formulare giudizi sulle reazioni dell'utente di fronte ai problemi reali o potenziali. I dati raccolti, vengono così analizzati per verificare la loro accuratezza. In caso di incompletezze, omissioni o delle incongruenze, bisogna tornare indietro per raccogliere i dati mancanti. Successivamente si determina se i dati sono nella norma, se lo stato di salute dell'utente si sia alterato rispetto al passato. Vengono, quindi, identificati gli ambiti che richiedono l'intervento infermieristico. Per far questo, si ricorre alle teorie del nursing, ai principi scientifici e all'esperienza maturata. Ricordiamo che la diagnosi infermieristica è la rilevazione di un problema reale o potenziale, che richiede un intervento dell'infermiere per essere risolto totalmente o parzialmente. Per elaborare tali diagnosi, intuito l'ambito in cui ci si trova, si ricorre ai modelli rilasciati dal NANDA. La differenza tra la diagnosi infermieristica e quella medica, può essere chiara in pochi esempi.
diagnosi mediche:
infarto del miocardio;
cancro al seno;
morbo di Crohn.
diagnosi infermieristiche:
paure di ricadute con esiti infausti;
disturbo dell'immagine di sè in caso di mastectomia;
diarrea in relazione al morbo di Crohn, che si manifesta con 10-12 scariche liquide di feci.
Nell'ambito delle diagnosi infermieristiche, si hanno:
le diagnosi reali, che fa riferimento ad una situazione che esiste in un preciso momento. Un paziente che non defeca da quattro giorni ha un chiaro problema di stipsi.
le diagnosi potenziali, che rappresentano situazioni problematiche che si svilupperanno in futuro. Un esempio è dato dal rischio di insorgenza delle piaghe da decubito in pazienti immobilizzati a letto.
le diagnosi possibili, che necessitano l'intervento del medico per valutare se ricorrere ad altri esami per raccogliere ulteriori dati e prendere la decisione.
I problemi collaborativi sono, infine, problematiche che vengono trattate in collaborazione con altri specialisti. I medici prescrivono determinate cure e trattamenti, ma poi è compito dell'infermiere di eseguirli ed adattarli alla situazione.
Le diagnosi reali si costruiscono mettendo insieme il problema dell'utente con le cause (se conosciute). Se il problema è la scarsa integrità cutanea e la causa è l'immobilità, la diagnosi reale sarà: scarsa integrità cutanea dovuta all'immobilità fisica. Con un modello simile, denominato PES, si giunge alla diagnosi mettendo insieme problema, eziologia, segni e sintomi: scarsa integrità cutanea dovuta all'immobilità fisica, che si manifesta con ulcerazioni cutanee dei gomiti e del coccige.
Le diagnosi potenziali si ottengono mettendo insieme il problema con i fattori di rischio: potenziale ulcerazione cutanea, a causa dell'immobilizzazione dell'utente per l'apparecchio gessato.
Una diagnosi possibile può essere:
possibili alterazioni nutrizionali;
possibile ipovolemia.
Riassumendo, per formulare una diagnosi infermieristica occorre seguire i seguenti punti:
rivedere la raccolta dati;
identificare un problema;
consultare l'elenco del NANDA;
individuare la causa, se conosciuta;
individuare segni e sintomi, se necessario.
La terza fase del processo di nursing è data dalla pianificazione. Si valuta, a questo livello, la capacità dell'utente, della famiglia, il personale infermieristico a disposizione, le attrezzature necessarie, abilità personali, credenze e valori. Il piano sarà elaborato in modo che l'assistenza garantita sia personalizzata (centrata sull'utente) e realistica (non irrealizzabile a priori). Tre sono gli stadi della pianificazione:
fissare le priorità, in caso di molti bisogni;
fissare gli obiettivi;
pianificare l'intervento infermieristico.
Le priorità possono essere di livello alto, medio e basso. Andranno, chiaramente, soddisfatti i bisogni primari prima di quelli secondari; alcuni bisogni sono correlati tra loro, e soddisfando l'uno si riesce a risolvere anche l'altro. Quando si parla di bisogni, si pensa alla scala gerarchica di Maslow, che può essere usata come riferimento per pianificare l'assistenza infermieristica. Si dovrebbe, ad esempio, alleviare il dolore prima di garantire l'igiene quotidiano dell'utente. In linea di massima ci si concentra sui bisogni che per l'utente sono molto importanti, a patto di non interferire con il trattamento medico. Si fissano, così, gli obiettivi in modo da coinvolge l'utente e garantire la piena collaborazione con l'equipe sanitaria. L'infermiere deve essere in grado di educare l'utente e la famiglia su quelle che sono le priorità in quel momento. L'obiettivo infermieristico è il risultato atteso del piano di assistenza infermieristica, che mira a prevenire e risolvere quanto possibile un problema diagnosticato al paziente. L'obiettivo è una guida per la selezione degli interventi infermieristici, ed un continuo riferimento per evidenziare miglioramenti dell'utente. Per ogni diagnosi viene definito almeno un obiettivo. Gli obiettivi sono costituiti dal comportamenti dell'utente, dai criteri di performance, dalle scadenze e da condizioni. Il comportamento dell'utente è qualcosa di osservabile perchè manifestato dall'utente stesso (l'utente presenterà una diminuzione della pressione arteriosa). I criteri di performance sono i livelli standard di comportamento dell'utente, a cui si vuole arrivare (una pressione di 140/80 ad esempio). La scadenza indica il tempo entro cui si vuole giungere a quel dato obiettivo. Infine, le condizioni sono le circostanze che possono essere utili per raggiungere quel dato obiettivo (l'uso di un girello per deambulare ...). Esempio: Il paziente mostrerà una diuresi di 200 cc entro 6 ore dalla rimozione del catetere vescicale.
Gli obiettivi si dividono in a breve termine e lungo termine. Gli obiettivi sono qualcosa di congruente con altre terapie (eventualmente di supporto), nonchè realistici per le abilità del paziente e dell'infermiere.
Fissati gli obiettivi si pianificano gli interventi infermieristici. Gli interventi sono per definizione attività specifiche pianificate e realizzate con metodo, per aiutare l'utente a raggiungere determinati obiettivi. Gli interventi devono riportare cosa deve essere fatto, quando farlo, con che frequenza, ogni attività che precede e segue l'azione infermieristica, la firma dell'infermiere. Gli interventi infermieristici si basano su principi scientifici e conoscenze. Ad esempio, il dare consigli sulla limitazione della caffeina nel trattamento dell'insonnia può trarre riscontro nel fatto che la caffeina ha un effetto stimolante ed eccitante sul Sistema Nervoso Centrale. L'intervento infermieristico non deve allontanarsi da quelle che sono le direttive mediche (prescrizioni ...). Si possono fare riferimento a dei piani di assistenza standard come guida alla stesura di un piano di assistenza personalizzato.
L'attuazione del piano di assistenza infermieristico è la quarta fase del processo di nursing. Consiste nella revisione del piano, nella stesura, attuazione e documentazione dell'assistenza e continuo aggiornamento dei dati. Per prima cosa ci si accerta che il piano sia sicuro per l'utente, basato su principi scientifici garantiti, con diagnosi infermieristiche supportate dai dati, priorità ed obiettivi coerenti con i bisogni identificati dalle diagnosi, obiettivi con riferimenti temporali, azioni infermieristiche con sequenza logica ed assistenza personalizzata. La stesura del piano può avvenire in cartelle denominate kardex, dove c'è spazio per la documentazione relativa alle cure mediche, alle procedure diagnostiche. Si possono usare dei moduli standard, o schede prestampate da compilare e personalizzare. Possono essere necessarie delle modifiche prima di eseguire il piano. L'ultima fase dell'esecuzione del piano è la registrazione degli interventi effettuati sugli utenti. Quello che bisogna considerare è che deve essere eseguita una continua raccolta dati durante tutta l'esecuzione del piano di assistenza.
L'ultima fase del processo di nursing è la valutazione, in cui ci si accerta del conseguimento degli obiettivi e si pratica una revisione del piano. Si valuta in che misura è stato conseguito l'obiettivo, ed il comportamento che l''utente manifesta. La revisione precede la ripetizione delle varie fasi del processo di nursing, sia se gli obiettivi sono stati conseguiti, sia se non sono stati raggiunti. Questo fa capire che il processo di nursing è qualcosa di sequenziale, ma anche di ciclico.
|
Privacy |
Articolo informazione
Commentare questo articolo:Non sei registratoDevi essere registrato per commentare ISCRIVITI |
Copiare il codice nella pagina web del tuo sito. |
Copyright InfTub.com 2025