|
|
| |
Principi di Farmacologia Generale
La Farmacologia è il ramo della biologia che studia le interazioni tra le molecole xenobiotiche (cioè "estranee alla vita", in quanto la maggior parte dei farmaci sono molecole non presenti naturalmente nell'organismo a cui sono somministrati) dotate di azione biologica e gli organismi viventi.
I farmaci sono sostanze in grado di determinare variazioni funzionali in un organismo vivente. Secondo la definizione dell'OMS un farmaco è dunque "qualunque sostanza usata per modificare od esplorare sistemi fisiologici o patologici con beneficio di chi lo riceve". I farmaci possono dunque essere medicamentosi (con beneficio curativo o anche profilattico) o diagnostici.
Va ricordato che l'etimo della parola farmaco rimanda al 434e48e greco "veleno".
Schematicamente (ma non del tutto correttamente da un punto di vista biologico) si riconosce ad ogni farmaco uno o più effetti fondamentali, desiderati e benefici per il paziente, e spesso alcuni effetti collaterali, indesiderati e in genere dannosi per il paziente; ovviamente in genere gli effetti collaterali sono di minore entità, durata e/o frequenza degli effetti voluti, e l'accettabilità o meno degli effetti collaterali dipende dal rischio corso non trattando il paziente con quel dato farmaco. Gli effetti collaterali possono dipendere dallo stesso meccanismo d'azione dell'effetto fondamentale o una sua conseguenza, o essere dovuto ad un meccanismo del tutto diverso (o ignoto). Talvolta gli effetti collaterali possono comunque essere usati clinicamente (per esempio la sonnolenza indotta da alcuni antistaminici può essere utilizzata come ipnoinducente).
Le interazioni tra farmaco ed organismo sono distinguibili in farmacodinamiche (cioè le azioni provocate dal farmaco sull'organismo) e farmacocinetiche (azioni dell'organismo sul farmaco).
E' quel ramo della Farmacologia Generale che studia gli effetti (biochimici e/o fisiologici) dei farmaci sull'organismo, ed il loro meccanismo d'azione. E' un argomento decisamente complesso, a cui accenneremo solo nelle sue linee principali.
La maggior parte dei farmaci (non tutti) agisce tramite dei recettori, componenti cellulari (in genere proteine, spesso ma non solo proteine regolatrici) che interagiscono con il farmaco; i farmaci agiscono cioè da ligandi artificiali dei recettori bersaglio. Il farmaco infatti viene riconosciuto e legato, più o meno selettivamente, dal recettore; questo legame provoca una variazione della struttura del complesso ligando-recettore, che provoca una risposta da parte della cellula.
In base all'azione sul recettore, i farmaci sono classificati in due grandi tipi, i farmaci agonisti (che attivano il recettore bersaglio) ed i farmaci antagonisti (che bloccano l'azione del recettore bersaglio).
I farmaci possono legarsi ai recettori nel loro normale sito di legame (attivando i recettori gli agonisti, bloccandoli gli antagonisti), oppure in diverse parti della molecola (agendo da effettore allosterico).
Un farmaco è definito un antagonista competitivo se si lega in modo reversibile al suo recettore (ovviamente senza attivarlo): la loro azione è dovuta al fatto che prevengono il legame tra il recettore ed i suoi agonisti (fisiologici o farmacologico). Gli agonisti competitivi possono essere spiazzati dal recettore da un ligando agonista naturale o farmacologico (più affine al recettore o presente in eccesso).
Un antagonista è definito non competitivo (o irreversibile) se si lega al recettore in maniera talmente stabile da non essere possibile in pratica rimuoverlo (alcuni si legano addirittura al recettore in modo covalente); il legame del farmaco con il recettore blocca l'azione di quest'ultimo, che non può più attivarsi. Questa irreversibilità fa sì che i suoi effetti non possono essere completamente annullati neanche con grandi concentrazioni di agonisti del recettore (perché alcuni sono ormai irreversibilmente bloccati dal farmaco, ed indisponibili per l'agonista), e quindi la piena azione dell'agonista non può essere ottenuta.
Dal punto di vista terapeutico questo significa che l'azione degli antagonisti non competitivi non dipende dalla presenza di farmaco libero, una volta che una parte del farmaco si sia legata ai recettori, quindi la sua durata d'azione è largamente indipendente dalla velocità di eliminazione del farmaco (dipende semmai dal turn-over dei recettori), e non sono sensibili alla presenza di agonisti. Al contrario, dal momento che tendono a legarsi e liberarsi dai recettori in un equilibrio dinamico, gli antagonisti competitivi dipendono dalla loro concentrazione in forma libera, e quindi l'eliminazione ne riduce progressivamente l'efficacia, e sono sensibili alla presenza di agonisti. D'altra parte, il sovradosaggio di un farmaco antagonista non competitivo è molto pericoloso, perché non è possibile superare (direttamente) l'azione del farmaco con un agonista che agisca da antidoto.
E' il ramo della Farmacologia generale che studia le azioni dell'organismo sul farmaco, dunque il suo destino all'interno dell'organismo, dall'ingresso nell'organismo alla sua fuoriuscita.
Questi processi comprendono quattro fasi: assorbimento, distribuzione, metabolismo ed escrezione. Queste fasi non sono sempre esattamente sequenziali, ma possono essere temporalmente sovrapposte (in particolare il metabolismo può precedere o essere contemporaneo alla distribuzione), ma concettualmente sono distinte.
Un qualunque farmaco deve, per espletare la sua azione, trovarsi (nella concentrazione necessaria) nel sito specifico d'azione. L'assorbimento è proprio il processo con cui il farmaco, dal sito di somministrazione, raggiunge il sito bersaglio della sua azione, penetrando nell'organismo (e in genere raggiungendo il torrente ematico).
Per fare questo il farmaco deve superare una grande quantità di barriere, come membrane cellulari, endotelio, membrane basali, barriera ematoencefalica, ecc. ., ognuna con le sue specificità. Per esempio, una membrana plasmatica (modello a mosaico fluido antipatico) può essere superata in diversi modi: diffusione passiva (che riguarda solo molecole sufficientemente lipofile), diffusione facilitata attraverso canali (permeasi), trasporto attivo (meccanismo che prevede l'intervento di canali o trasportatori che consumano energia nel processo) o endocitosi (in fase fluida o mediata da recettori).
E' evidente quindi che molti fattori influenzano l'assorbimento del farmaco:
caratteristiche del farmaco: massa molecolare, carica elettrica, solubilità (idrofilia e lipofilia), stato fisico del farmaco (solido, liquido o gassoso), stabilità della molecola, .
proprietà dell'organismo: forma ed estensione della superficie assorbente e sua perfusione, stato di salute e di nutrizione, età, specie e/o gruppo etnico del soggetto, .
caratteristiche dell'esposizione: via di somministrazione, durata del contatto tra farmaco e superficie assorbente, caratteristiche locali della superficie assorbente (pH, flusso ematico, presenza di altre sostanze nello stomaco in caso di somministrazione orale, .)
fattori esogeni: interazione con altre sostanze prima o durante l'assorbimento, formulazione farmacologica, .
Tutti questi fattori influiscono sulla biodisponibilità del farmaco, cioè la quota di farmaco somministrato davvero disponibile per il paziente.
Vie di somministrazione dei farmaci
La via di somministrazione dei farmaci è il principale fattore che influenza l'assorbimento (oltre che alcuni processi successivi).
Si possono dividere in tre famiglie:
Vie enterali: il farmaco è somministrato lungo il tubo digerente. Sono la somministrazione orale o per os, sublinguale e rettale. La via orale mette a disposizione una vasta area di assorbimento (stomaco e intestino tenue), e un grande possibilità di diffusione passiva e tramite carriers; è una via pratica, sicura ed economica, ma necessita della collaborazione del paziente, provoca un assorbimento spesso irregolare (a causa delle diversità di assorbimento, di possibilità di degradazione del farmaco nel lume dei visceri e di condizioni del tratto gastroenterico); la biodisponibilità è spesso molto inferiore al 100%, a causa dell'effetto di primo passaggio (vedi in seguito), e sovente irregolare (talvolta con oscillazioni amplissime, come per esempio nel caso della ciclosporina, un farmaco antirigetto). La via sublinguale permette un accesso rapido e quasi diretto al circolo ematico (le vene della regione sono molto vicine alla mucosa) e la biodisponibilità è elevata (perché manca l'effetto di primo passaggio), ma la superficie disponibile è ridotta e l'assorbimento è efficiente solo per alcuni farmaci (per esempio la nitroglicerina). La via rettale è intermedia tra le due, perché è sottoposta solo ad un parziale effetto di primo passaggio; non necessita di collaborazione del paziente (utile nei bambini, nel coma o durante il vomito), ma l'assorbimento è irregolare.
Vie parenterali: il farmaco è introdotto tramite una soluzione di continuità provocata
nell'organismo, comunque non attraverso il tubo digerente. Le più comuni sono
la via endovenosa, intramuscolare
e intradermica (o sottocutanea). La via
endovenosa ha per definizione una biodisponibilità del 100% e ha un rapido
inizio dell'azione (utile in regime d'emergenza), permette di somministrare
grossi volumi o sostanze irritanti e si può regolare la dose in base alla
risposta (per esempio nella somministrazione di morfina); però può provocare
effetti collaterali gravi (shock anafilattico, emolisi, embolia), l'infusione
deve essere lenta e necessita di supervisione medica e può provocare flebiti.
La somministrazione intramuscolare ha un assorbimento più lento ed una ridotta
biodisponibilità, ma può essere usata per somministrare preparazioni-ritardo e
sostanze oleose; ha raramente effetti collaterali, ma non può essere usata in
coagulopatici o in corso di terapia anticoagulante. La via intradermica (e la
simile via ipodermica) permette la somministrazione di piccoli volumi, anche di
sostanze o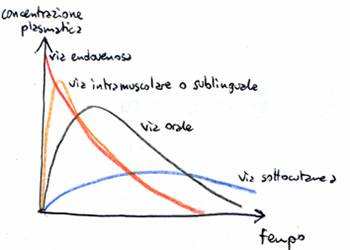 leose o preparazioni-ritardo; l'assorbimento è lento e la
biodisponibilità inferiore della via endovenosa, ma permette una facile
autosomministrazione. Vie meno usate sono la via endoarteriosa
(per somministrazioni mirate a un organo, è però complessa e dolorosa), transnasale (l'assorbimento è irregolare e la
superficie a disposizione scarsa, non ha effetto di primo circolo, è usata per
ormoni peptidici e sostanze voluttuarie), inalatoria
(utilizza i capillari polmonari, perciò la superficie è ampia e l'assorbimento
rapido, ma è difficile dosare con precisione il farmaco, può dare irritazione
bronchiale e necessita di farmaci gassosi o in aerosol, è usata per anestetici
volatili e sostanze d'abuso), intramidollare
leose o preparazioni-ritardo; l'assorbimento è lento e la
biodisponibilità inferiore della via endovenosa, ma permette una facile
autosomministrazione. Vie meno usate sono la via endoarteriosa
(per somministrazioni mirate a un organo, è però complessa e dolorosa), transnasale (l'assorbimento è irregolare e la
superficie a disposizione scarsa, non ha effetto di primo circolo, è usata per
ormoni peptidici e sostanze voluttuarie), inalatoria
(utilizza i capillari polmonari, perciò la superficie è ampia e l'assorbimento
rapido, ma è difficile dosare con precisione il farmaco, può dare irritazione
bronchiale e necessita di farmaci gassosi o in aerosol, è usata per anestetici
volatili e sostanze d'abuso), intramidollare  o transossea (attraverso il
midollo di ossa piatte o la tibia nel bambino, utilizzata se è difficile
l'accesso venoso, di cui è un equivalente, è usata per esempio per somministrare
adrenalina nel bambino), intratecale o
cefalorachidiana (per superare la barriera ematoencefalica, è usata per anestetici,
chemioterapici o antibiotici) e transcutanea o transdermica
(tramite cerotti a rilascio ritardato o medicazioni occlusive, ha una discreta
biodisponibilità e un rilascio continuo nel tempo), transperitoneale,
transarticolare, ...
o transossea (attraverso il
midollo di ossa piatte o la tibia nel bambino, utilizzata se è difficile
l'accesso venoso, di cui è un equivalente, è usata per esempio per somministrare
adrenalina nel bambino), intratecale o
cefalorachidiana (per superare la barriera ematoencefalica, è usata per anestetici,
chemioterapici o antibiotici) e transcutanea o transdermica
(tramite cerotti a rilascio ritardato o medicazioni occlusive, ha una discreta
biodisponibilità e un rilascio continuo nel tempo), transperitoneale,
transarticolare, ...
Vie locali o somministrazione topica: il farmaco è somministrato direttamente nella sede desiderata. Sono esempi le somministrazioni topiche cutanee, mucose (auricolare, uretrale, endovescicale, vaginale) e congiuntivali (colliri). Hanno azione solo locale, ma talvolta possono presentare un certo assorbimento sistemico. Possono essere considerate somministrazioni locali anche la via inalatoria (per farmaci che agiscano sui bronchi, come i broncodilatatori) o per farmaci assunti per bocca ma non assorbibili (che agiscono solo nell'intestino, come l'antibiotico neomicina).
Col termine distribuzione si definiscono i fenomeni che trasferiscono i farmaci dal sangue (che hanno raggiunto con l'assorbimento) ai vari distretti corporei.
Nel sangue la maggior parte dei farmaci non viaggia libera, ma legata a proteine plasmatiche (soprattutto l'albumina), che agiscono come "deposito circolante" del farmaco; solo la piccola frazione libera del farmaco è quella attiva, perché può distribuirsi ai vari tessuti bersaglio, essere metabolizzata ed eliminata. Ovviamente il legame con le proteine plasmatiche non è irreversibile, cosicché finché è disponibile del farmaco legato alle proteine plasmatiche la frazione libera si riforma a partire dalla fase proteica.
Presto o tardi la distribuzione porta all'equilibrio la concentrazione del farmaco tra sangue e tessuti periferici; in questi ultimi i farmaci idrosolubili tendono a concentrarsi nel liquido extracellulare, mentre quelli liposolubili possono penetrare nelle cellule (la solubilità non è però l'unico fattore che determina la distribuzione del farmaco).
Alcuni tessuti (SNC, osso, camera interna dell'occhio, .) sono per loro natura poco raggiungibili dalla maggior parte dei farmaci, e possono non essere coinvolti nella distribuzione: in questi tessuti la concentrazione di un certo farmaco può essere bassissima o addirittura nulla.
Il processo di metabolismo dei farmaci, detto anche biotrasformazione (perché le molecole di farmaco sono trasformate enzimaticamente), consiste in tutte le trasformazioni chimiche subite dal farmaco nell'organismo. Lo scopo del metabolismo è trasformare i farmaci in modo da renderli eliminabili. Siccome molti farmaci sono liposolubili e la principale via di eliminazione è la via renale (che elimina facilmente molecole polari), questi sono trasformati in molecole più idrofile; in alcuni casi, più rari, i farmaci sono resi più lipofili, per facilitarne l'eliminazione per via biliare e in definitiva fecale.
Benché la biotrasformazione a seconda del farmaco possa avvenire in molti organi, la sede principale (responsabile del 95% delle reazioni metaboliche sui farmaci) è il fegato, particolarmente ricco degli enzimi necessari, come i citocromi; altre sedi rilevanti sono i polmoni, i reni e l'intestino.
I metaboliti dei farmaci sono in genere poco o per nulla attivi, ma talvolta sono ancora dotati di attività farmacologica (un esempio classico sono le benzodiazepine, come il diazepam, i cui metaboliti hanno ancora un'azione sovrapponibile al farmaco di partenza e spesso agiscono per tempi più lunghi), e talvolta sono tossici, più del farmaco di partenza (per esempio il paracetamolo viene metabolizzato a parabenzochinone, una sostanza tossica per il fegato, che in caso di grave sovradosaggio può portare a morte). In alcuni casi la molecola somministrata (profarmaco) è inattiva, e viene convertita nella forma attiva dal metabolismo (per esempio lo spironolattone, un diuretico risparmiatore di potassio).
Il metabolismo dei farmaci può essere alterato in alcune fasi della vita (prematuri e neonati, il cui metabolismo epatico è ancora in parte insufficiente, o anziani, il cui metabolismo epatico è ridotto), o in caso d'insufficienza epatica.
Quando il farmaco viene distribuito all'organismo, raggiunge anche il fegato, che metabolizza la parte che riceve e che quindi gradualmente lo metabolizza tutto. Tuttavia per alcune vie di somministrazione il metabolismo epatico dopo distribuzione sistemica è preceduto dall'effetto di primo passaggio.
Effetto di primo passaggio
Riguarda farmaci somministrati per via orale (e in parte per via rettale, in quanto il sangue drenato dal plesso emorroidario superiore è trasportato al fegato attraverso la vena mesenterica inferiore): i farmaci assorbiti dal tubo digerente vengono raccolti dalla vena porta, che raccoglie il sangue refluo dallo stomaco, dalla milza e da gran parte dell'intestino (eccetto quello drenato dai plessi emorroidari medio e inferiore) e che vascolarizza il fegato. In questo modo, prima della distribuzione sistemica i farmaci transitano attraverso il filtro epatico, dove subiscono un'intensa metabolizzazione, e riducendo quindi di molto la dose ricevuta effettivamente dall'organismo (biodisponibilità).
I farmaci che utilizzano altre vie di somministrazione (per esempio endovenosa o transdermica) non subiscono effetto di primo passaggio: per questo in molti farmaci la dose per os è superiore alla dose necessaria per via parenterale.
Induzione e inibizione degli enzimi epatici
Il metabolismo epatico dei farmaci può essere esaltato o inibito da sostanze (cibi, altri farmaci, tossici e sostanze d'abuso) che modifichino il metabolismo epatico. Questo è dovuto al fatto che la maggior parte degli enzimi epatici agisce su più substrati, e un substrato assunto per un certo periodo di tempo (per esempio l'alcool o i barbiturici, o una dieta ricca di cibi arrostiti o caffeina) in genere induce gli enzimi che la metabolizzano: l'induzione degli enzimi epatici eliminerà più rapidamente il farmaco che condivida la stessa batteria enzimatica nella biotrasformazione, fino a renderlo inefficace. Al contrario alcune sostanze provocano l'inibizione di alcuni enzimi epatici, e un farmaco metabolizzato dagli stessi enzimi viene quindi eliminato più lentamente e si accumula, con potenziali effetti tossici.
L'escrezione dei farmaci (immodificati o più spesso sotto forma di metaboliti) avviene per lo più per via renale, attraverso vari passaggi: filtrazione glomerulare (o semplice), trasporto tubulare attivo e riassorbimento.
Il farmaco viene filtrato nel glomerulo renale insieme alla fase acquosa del plasma (perciò solo il farmaco libero, e non quello veicolato da proteine può essere filtrato) a formare la preurina. Questa passa nel tubulo, dove viene concentrata tramite il riassorbimento di acqua ed elettroliti; in questa fase una parte del farmaco può essere riassorbito e rientrare in circolo (questo prolunga l'emivita plasmatica del farmaco, cosa che a volte è utile ed a volte dannosa).
Nel tubulo avviene anche un trasporto attivo (tramite pompe che consumano ATP), che trasportano varie sostanze dal plasma all'urina attraverso le cellule tubulari. Parecchi farmaci sono eliminati, in tutto o in parte, per trasporto attivo. Alcuni farmaci (come il probenecid, un uricosurico) bloccano il trasporto attivo tubulare di altri farmaci, la cui emivita plasmatica è così prolungata, con tutti gli effetti benefici e dannosi collegati (il probenecid è spesso usato per ingannare i test antidoping delle urine, perché alcune sostanze dopanti sono eliminate solo per trasporto tubulare attivo, ed il probenecid ne impedisce così la comparsa nelle urine).
Parecchi farmaci, soprattutto quelli lipofili, sono invece eliminati per via biliare, e sono escreti con le feci; possono andare incontro a riassorbimento intestinale e successiva rieliminazione biliare (circolo enteroepatico).
Alcuni farmaci gassosi (anestetici) sono eliminati per via polmonare.
Emivita dei farmaci
Si definisce emivita di un farmaco, o tempo di dimezzamento, il tempo necessario perché la concentrazione plasmatica del farmaco stesso si riduca alla metà. Dopo un tempo pari a 10 emivite il farmaco si può considerare completamente eliminato (è stato eliminato oltre il 99,9% del farmaco somministrato). Il valore di emivita (indipendente dalla concentrazione del farmaco e dalla dose somministrata) dipende dall'efficacia dei meccanismi di eliminazione. Ogni farmaco è caratterizzato da una sua emivita (variabile tra pochi minuti e parecchie settimane): farmaci con breve emivita sono eliminati rapidamente, e farmaci con lunga emivita sono eliminati lentamente.
 Alterazioni patologiche degli
organi di metabolismo ed eliminazione portano ad un aumento dell'emivita, e
dunque prolungano l'azione dei farmaci, e la loro concentrazione scende più
lentamente; in questo caso è necessario perciò aggiustare la posologia,
soprattutto dei farmaci con finestra terapeutica ristretta.
Alterazioni patologiche degli
organi di metabolismo ed eliminazione portano ad un aumento dell'emivita, e
dunque prolungano l'azione dei farmaci, e la loro concentrazione scende più
lentamente; in questo caso è necessario perciò aggiustare la posologia,
soprattutto dei farmaci con finestra terapeutica ristretta.
|
Privacy |
Articolo informazione
Commentare questo articolo:Non sei registratoDevi essere registrato per commentare ISCRIVITI |
Copiare il codice nella pagina web del tuo sito. |
Copyright InfTub.com 2025